No, reservoir non è una elegante parola francese che indica la scorta di champagne del duca di Guermantes, bensì il motivo per cui non riusciamo a liberarci di HIV. Il serbatoio del virus, quello che è già bello abbondante dopo solo un anno di replicazione virale senza trattamento. Figuriamoci cosa può essere quello dei late presenter con 7/8 anni di replicazione non trattata.
Stamattina c’è stata una bellissima presentazione su questo tema. Bella quanto complicata. Quello del virus latente è davvero un tema complesso. La presentazione è stata tenuta da Janet M. Siliciano, The Johns Hopkins University School of Medicine dal titolo: HIV Reservoirs: Obstacles to a Cure.
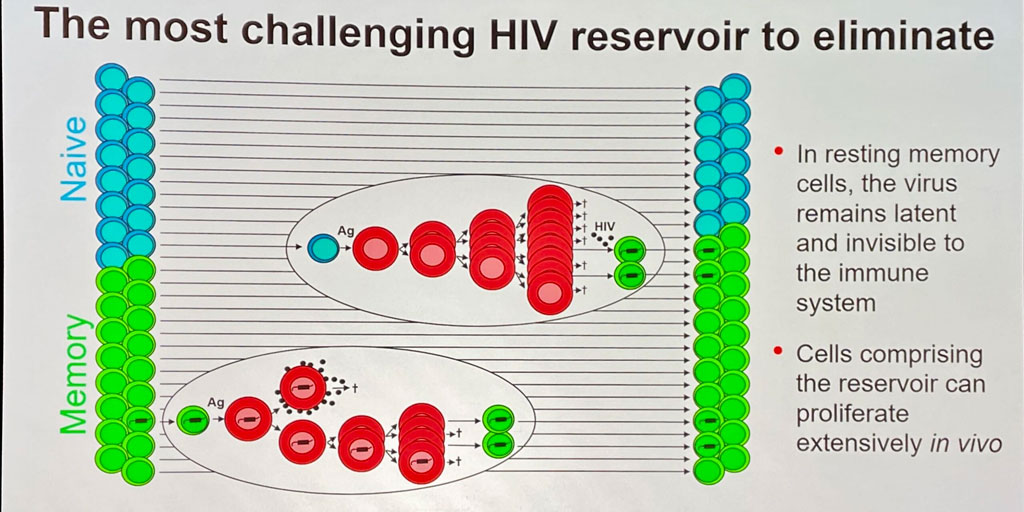
La ricercatrice accenna con una slide ai “bei tempi andati” quando finalmente arrivarono i primi farmaci e si pensò evviva, è fatta: HIV viene ridotto ai minimi termini dal trattamento, poi si potrà interrompere quando HIV non replica più. Presto ci si rese conto che poco dopo l’interruzione del trattamento avveniva il cosiddetto rebound, ossia HIV riprendeva vita e tornava rapidamente ai livelli pre-ART. Ci si rese conto rapidamente che HIV resta latente e invisibile al sistema immunitario, un po’ come le spie russe in occidente nei film, pronto a tornare in lizza al primo accenno di calo della pressione farmacologica. Ma possono restare in stasi per sempre? Quasi.
Queste cellule degradano certo ma molto lentamente, al punto che se i reservoir sono pieni le latenti te le tieni tutta la vita. Diversi studi ormai hanno dimostrato una persistenza almeno ventennale delle latenze. Il tema non cambia nelle persone in terapia anche da molti anni, anche undetectable. I farmaci, infatti, aggrediscono i virus in fase di replicazione ma nulla possono contro i serbatoi. Le motivazioni sono molto tecniche e ovviamente non mi addentro, ma gioca un ruolo la proliferazione delle cellule infette, la viremia residuale e così via. C’è niente che si possa fare? La ricercatrice sembra storcere il naso. Sembra di si: varie combinazioni di immunizzazione terapeutica, agenti slatentizzanti, così come gli anticorpi neutralizzanti, possono portare a un certo grado di controllo immunitario. Tuttavia siamo ancora lontani dalla soluzione definitiva.
Fra le varie possibili sessioni contemporanee, ho scelto quella del covid e Mpox. Forse scelta non brillante. Ne ho tratto una sensazione di déjà-vu, come quando anni fa si tentava l’utilizzo di questo o quel farmaco contro HIV. Oggi è la volta di sars-cov-2. La presentazione più interessante è stata, forse, quella di Takeki Uehara della Shionogi, quella del Crestor per intenderci, che ha presentato l’abstract: Ensitrelvir for mild-to-moderate covid-19. Lo studio, in fase, 3, si propone di valutare efficacia e sicurezza di Ensitrelvir (ma chi inventa i nomi delle molecole?), una volta al giorno, per 5 giorni di trattamento orale, in persone con covid definito lieve/moderato, in persone fra i 12 e i 69 anni, con o senza vaccinazione ma con un rischio che la malattia passi a severa.
Come endpoint primario lo studio si propone di valutare la risoluzione dei sintomi di covid-19, mentre come endpoint secondario principale di valutare la quantità di RNA virale al quarto giorno di somministrazione, i tempi per giungere a un esito negativo e la sicurezza. C’è anche un endpoint esplorativo relativo alla presenza di sintomi caratteristici del “long covid”.
Devo dire che le caratteristiche dei pazienti mi danno l’idea che anche i giapponesi selezionano pazienti perfetti: maschi, ovviamente, età mediana 35 anni, la gran parte vaccinati contro il virus del covid, etnia asiatica, quasi tutti con la variante omicron, con o senza rischio di malattia severa.
In questo quadro il farmaco antivirale pare abbia dato ottimi risultati:
rapida risoluzione dei sintomi
potente attività antivirale
87% di riduzione del virus rispetto al braccio placebo
Ben tollerato e pare che riduca anche i sintomi del long covid. Detto questo non posso fare a meno di chiedermi che dati avreste avuto su pazienti di 60 anni ma il ricercatore sembra un samurai in giacca e cravatta, vorrei evitare di perdere una mano per cui evito di scrivere la domanda sul Q&A della piattaforma della conferenza.
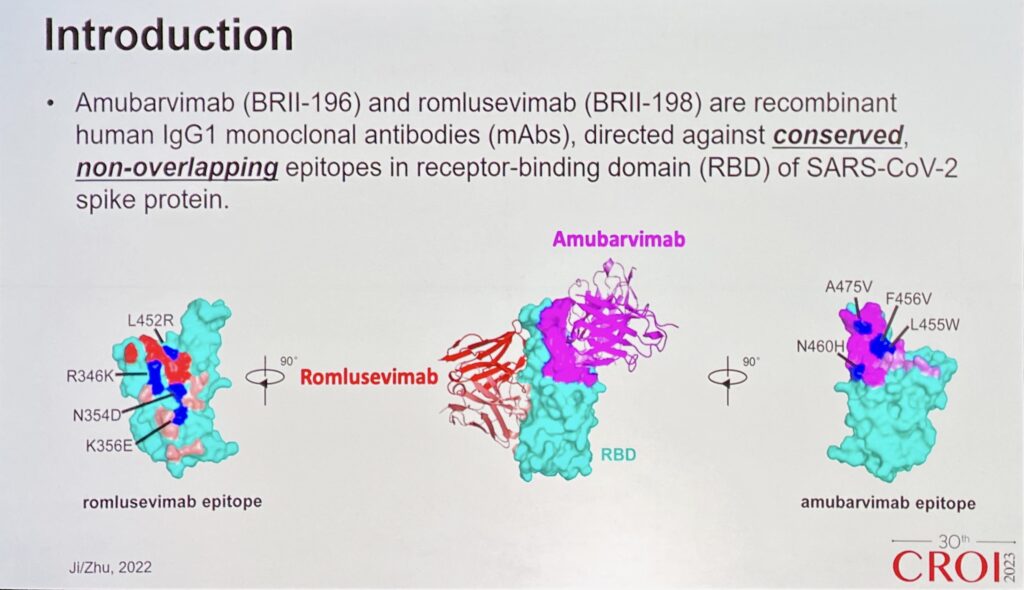
Altri studi propongono di agire contro covid con interferone pegilato, altro déjà-vu, che sembra dia buoni risultati, o gli anticorpi monoclonali amubarvimab e romlusevimab che porterebbero a una riduzione molto consistente delle ospedalizzazioni.
La presentazione sul vaiolo delle scimmie, recentemente ribattezzato MPox per ragioni etiche, è stata sicuramente la più interessante della sessione. Con il titolo Mpox in people living with hiv and cd4 counts <350 cells/mm3 – a global case series, Chloe Orkin del Queen Mary University Hospital di Londra, ha fatto inorridire e preoccupare tutti.
Si è trattato di una raccolta di dati, a cui ha partecipato anche l’Italia, in tutto il mondo.
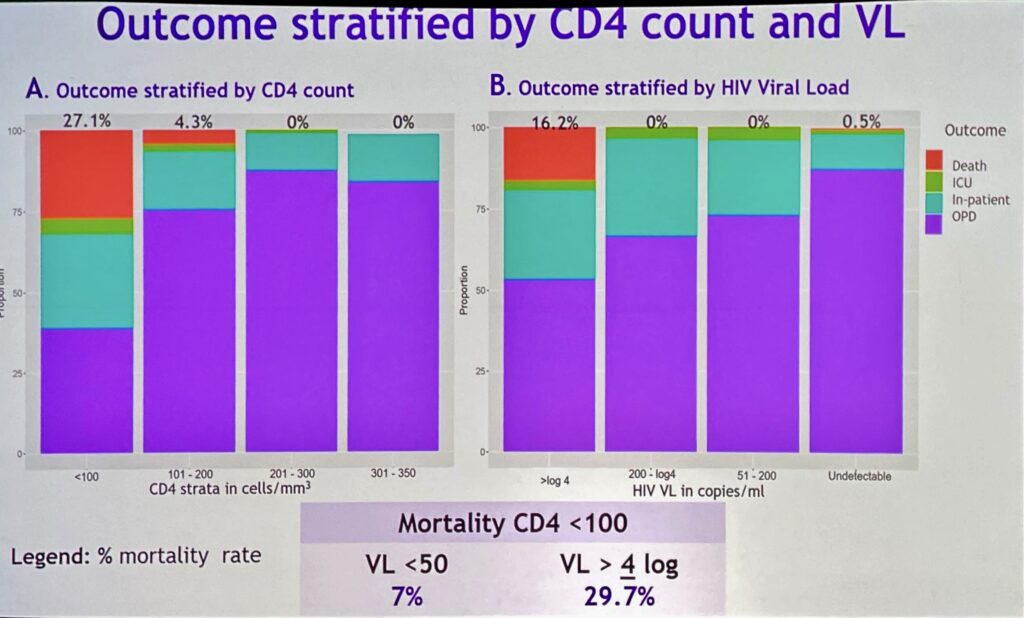
Degli 85.000 casi di Mpox rilevati in 111 Paesi, fra il 38 e il 50% avevano l’HIV, la maggior parte in trattamento ARV, con più di 500 CD4 e quindi con una situazione al basale sovrapponibile a quella delle persone senza HIV. Lo studio, che ha coinvolto 19 Paesi prevalentemente in Europa e Americhe, è andato a cercare i casi di persone particolari. Infatti uno dei criteri di ammissione voleva un numero di CD4 > 350 che, come sapete, è indice di un sistema immunitario già compromesso da HIV e i partecipanti alla ricerca registravano una situazione immunitaria molto problematica nella quale Mpox ha sguazzato replicando in tutta tranquillità e massacrando cute e organi del paziente. Vi risparmio le immagini che sono state mostrate. Per altro, farmaci specifici per Mpox sono stati resi disponibili solo in USA e Europa, mi è facile pensare UE. Gli altri arrangiarsi, per cui ecco i pazienti con complicazioni con lesioni necrotiche severe alla cute, con sintomi respiratori, complicazioni rettali, orofaringee, oculari, al sistema nervoso centrale, arresto cardiaco – respiratorio. Insomma, la epidemia di Mpox si è rivelata essere tutt’altro che una sciocchezza per chi vive, viveva, con HIV e aveva meno di 350 CD4. Infatti le conclusioni della ricercatrice sono drammatiche nell’evidenza scientifica: tutte le 27 persone morte per l’azione di Mpox avevano meno di 200 CD4.
La severità delle complicazioni correla con i CD4 e la carica virale. Questo porta a dire anche che:
Mpox è un’infezione patogena opportunistica che correla con la definizione di Aids. Cosa di cui CDC e OMS dovrebbero tenere conto nella classificazione internazionale delle patologie e, addirittura in caso di CD <200 c’è la raccomandazione clinica di una vigilanza come nel caso di sepsi e, ovviamente, di diffondere maggiormente i farmaci e di prevenire con i vaccini la diffusione di Mpox, in particolare in quei Paesi che non hanno accesso a queste risorse.
Sandro Mattioli
Plus aps