I servizi per la PrEP in Italia: quante persone vi si rivolgono e che servizi offrono?
Clicca qui per scaricare il pdf della presentazione powerpoint
Corbelli GM1, Badia L2, Barchi E3, Bonvicini F3, Caselli F4, Celesia BM5, Cernuschi M6, Cingolani A7, Cordioli M8, Cuomo G9, Dal Conte I10, De Carli G11, Degli Antoni A12, Di Lorenzo F13, Errico M14, Fusco FM15, Mattioli S1, Mazzotta V11, Muscatello A16, Nozza S17, Prestileo T13, Raimondi A10, Rossotti R18, Ruggieri A19, Sighinolfi L20, Stingone C21, Venturelli S22, Puro V11.
- 1 Plus onlus/BLQ Checkpoint, Bologna
- 2 Policlinico S. Orsola-Malpighi – Ambulatorio PrEP Bologna
- 3 Arcispedale Santa Maria Nuova – Spazio Sessualità salute, Reggio Emilia,
- 4 Ospedale Infermi – UO Malattie Infettive, Rimini
- 5 Università di Catania ARNAS Garibaldi – UOC Malattie Infettive, Catania
- 6 Asa/Checkpoint Milano
- 7 Fondazione Policlinico “A. Gemelli”, IRCCS Roma
- 8 AOUI Ospedale Policlinico “G.B. Rossi” – UOC Malattie Infettive e Tropicali, Verona
- 9 Policlinico di Modena – Malattie Infettive – ambulatorio PrEP, Modena
- 10 Ospedale Amedeo di Savoia – Ambulatorio IST, Torino
- 11 INMI L. Spallanzani – Ambulatorio PrEP, Roma
- 12 U.O.Malattie Infettive Azienda Ospedaliero-Universitaria – Ambulatorio PrEP, Parma
- 13 A.R.N.A.S. Ospedale Civico – Malattie Infettive, Palermo
- 14 Network Persone Sieropositive, Milano
- 15 Ospedale Santa Maria Annunziata – SOC Malattie infettive, Bagno a Ripoli,
- 16 Fondazione IRCCS Ca’ Granda – Osp. Maggiore Policlinico – Ambulatorio di Malattie Infettive, Milano
- 17 Ospedale San Raffaele – Dipartimento di Malattie Infettive, Milano
- 18 Ospedale Niguarda – SC Malattie Infettive, Milano
- 19 Ospedale “Guglielmo da Saliceto” – UOC Malattie Infettive, Piacenza
- 20 Azienda Ospedaliero-Universitaria – U.O. Malattie Infettive, Ferrara
- 21 Policlinico di Tor Vergata – Ambulatorio di Malattie Infettive, Roma
- 22 Ospedale di Bergamo – Ambulatorio PrEP
Background: dal marzo 2017 alcuni centri clinici hanno istituito servizi specifici per gli utenti della profilassi pre-esposizione (PrEP), ma nessun registro o monitoraggio ufficiale è stato adottato dalle autorità sanitarie nazionali o locali.
Materiale e metodi: Plus, network italiano di persone LGBT che vivono con l’HIV, diffonde informazioni su come accedere alla PrEP attraverso un gruppo Facebook e sul sito https://www.plus-aps.it/prepinfo/ fornendo un elenco dei centri che offrono servizi per gli utenti della PrEP. È stato proposto un breve questionario a questi centri, inclusi 2 ulteriori centri non inclusi nella lista, riguardante il numero di utenti della PrEP che si sono rivolti al servizio e le informazioni di base sul servizio stesso.
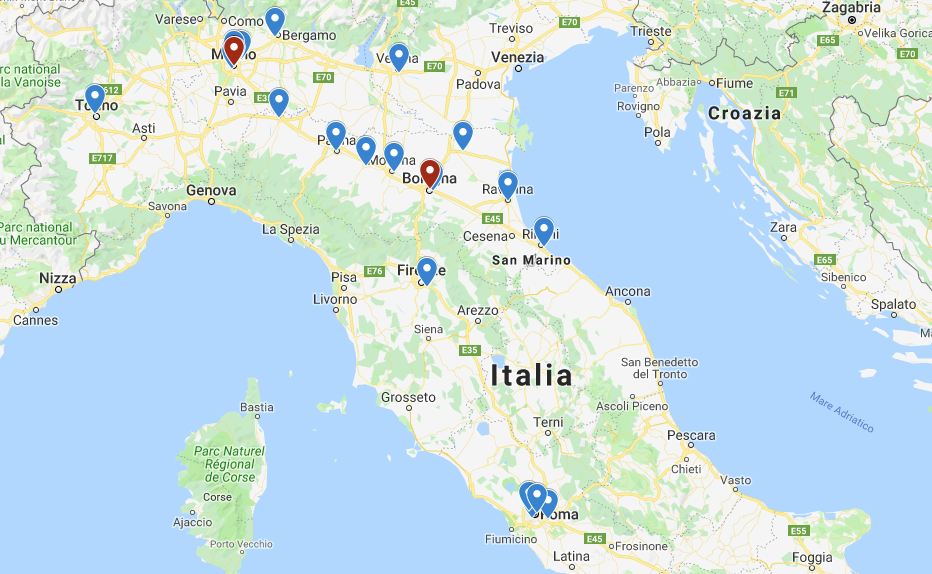
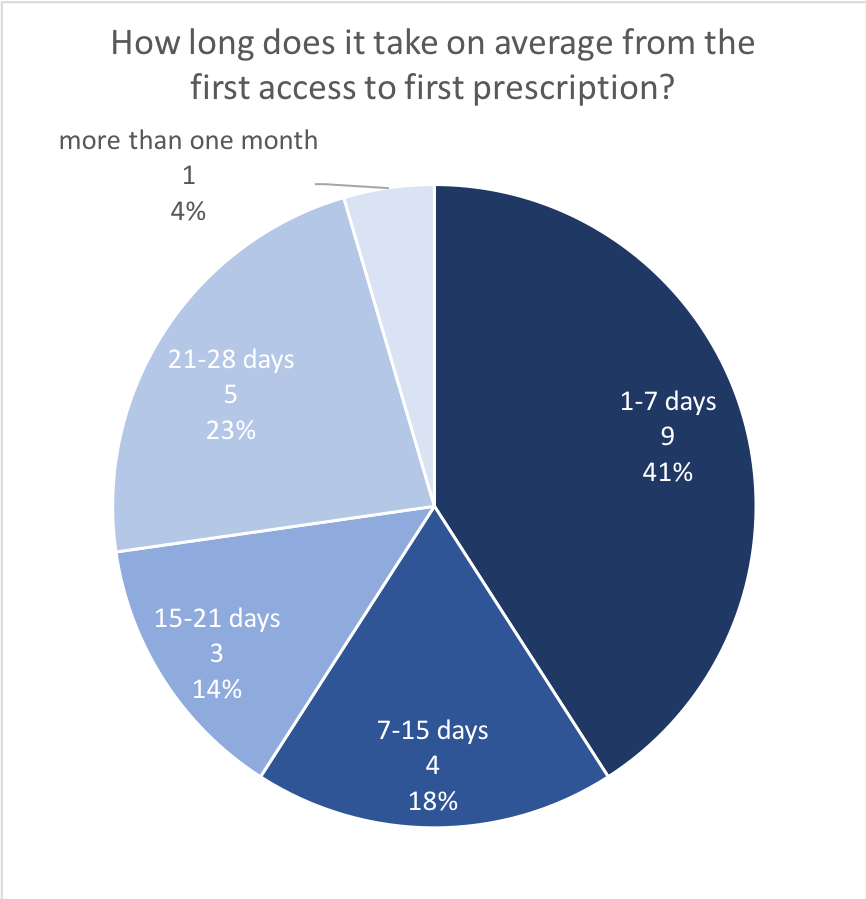
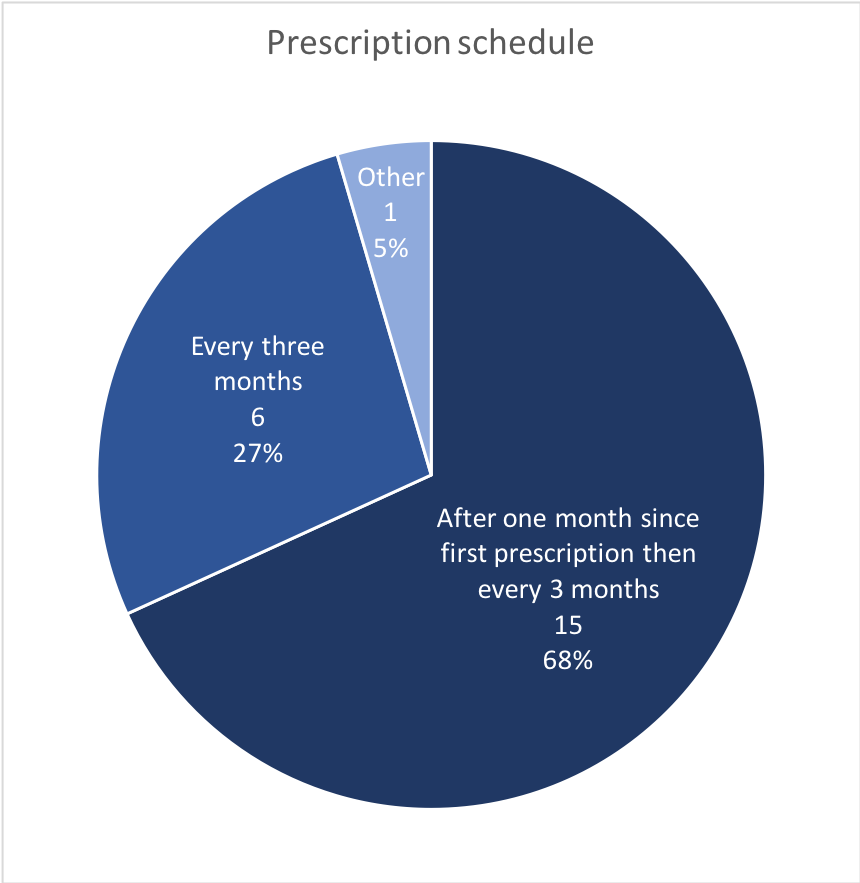
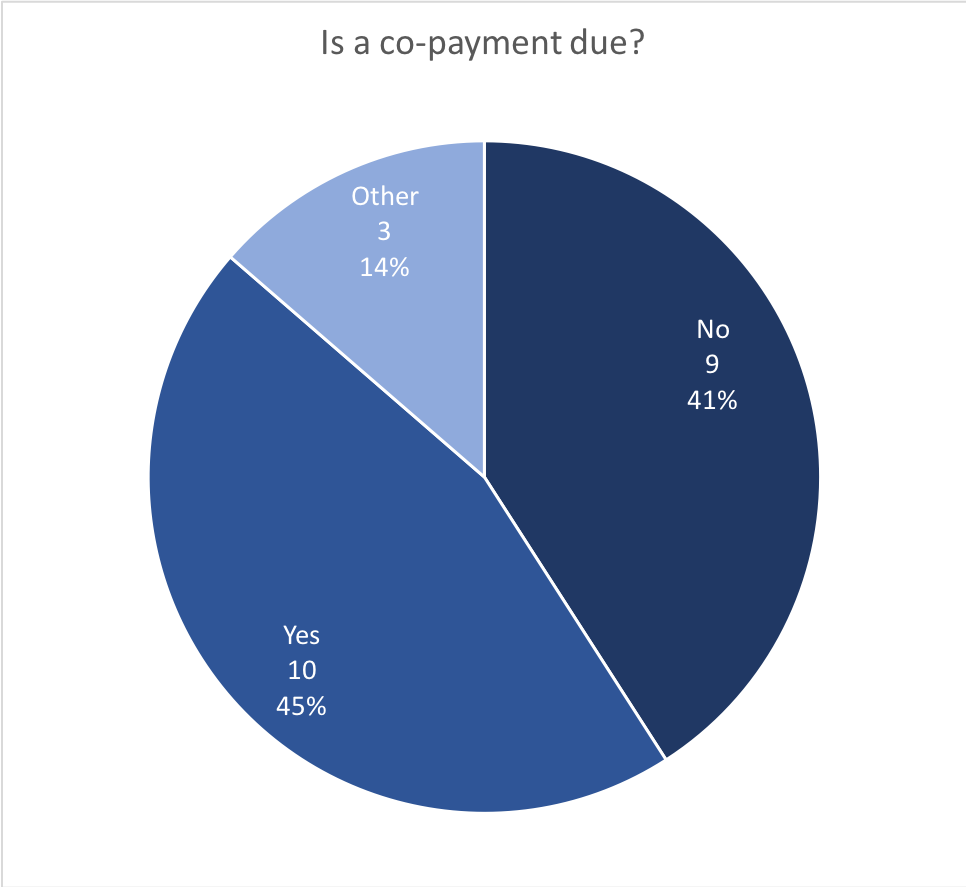
Risultati: Nel questionario sono stati inclusi in totale 22 centri, 20 dei quali inclusi in www.plus-aps.it/chi-ti-segue-per-la-prep/ (vedi tabella 1): 16 si trovano nel Nord, 3 a Roma , 1 a Napoli e 2 in Sicilia. Il primo centro ha iniziato a offrire servizi per gli utenti della PrEP a marzo 2017, i più recenti nel marzo 2019. In questo periodo, la PrEP è stata avviata in 531 utenti che hanno effettuato l’accesso ai centri, tutti riferiti all’esposizione sessuale: la stragrande maggioranza (98%) era di sesso maschile , per lo più (98%) maschi che fanno sesso con maschi (MSM); Anche 4 donne e 6 persone transgender hanno usufruito dei servizi. Complessivamente, 32 utenti (4%) hanno interrotto la PrEP, di cui solo 4 per gli effetti collaterali. Nove servizi (41%) forniscono agli utenti una prescrizione entro 7 giorni dalla prima visita, in 5 centri (24%) ci vogliono 21-28 giorni, mentre in un centro ci vuole più di un mese. In 15 centri (68%), le prescrizioni vengono fornite per un mese alla prima visita e successivamente ogni 3 mesi; in 6 centri (27%) viene fornita una prescrizione di 3 mesi dalla prima visita. In 9 centri (43%), non è richiesto alcun ticket per i test di follow-up (la maggior parte utilizza P01 come codice di esenzione), mentre in tutti gli altri, gli utenti devono pagare almeno per alcuni test. Tutti i centri hanno riferito che i loro utenti acquistano il farmaco prevalentemente nelle farmacie locali.
Conclusioni: Questo è a nostra conoscenza il primo tentativo di monitorare l’accesso alla PrEP in Italia. L’accesso sembra essere ancora molto difficile in vaste aree del nostro paese, specialmente nelle regioni meridionali. Non inaspettatamente, l’accesso riguarda quasi esclusivamente MSM, forse perché le raccomandazioni della PrEP si concentrano principalmente su MSM ad alto rischio e le informazioni sono diffuse principalmente da organizzazioni gay. L’interruzione della PrEP sembra limitata a una piccola percentuale di utenti. Le caratteristiche dei servizi variano in modo significativo. Una strategia nazionale per l’implementazione della PrEP faciliterebbe la parità di accesso in tutte le Regioni e potrebbe eventualmente tradursi in un impatto epidemiologico sull’epidemia di HIV in Italia. È necessaria una raccolta di dati più sistematica per comprendere le caratteristiche demografiche e comportamentali degli utenti, nonché i risultati clinici in termini di diagnosi di infezioni trasmesse sessualmente e tollerabilità.
[1] Gruppo chiuso su Facebook PrEP in Italia: https://www.facebook.com/groups/prepinitalia/Accesso marzo 2019
[2] Pagina “Chi ti segue”: https://www.plus-aps.it/chi-ti-segue-per-la-prep/
Table 1 – List of centres and date when the PrEP service was started
| City | Centre | Date starting service |
| Milano | Ospedale San Raffaele – Dipartimento di Malattie Infettive | March 2017 |
| Milano | Asa/Checkpoint Milano | June 2017 |
| Torino | Ospedale Amedeo di Savoia – Ambulatorio Infezioni Sessualmente Trasmesse | December 2017 |
| Verona | AOUI Verona Ospedale Policlinico “G.B. Rossi” – UOC Malattie Infettive e Tropicali | December 2017 |
| Bologna | BLQ Checkpoint | March 2018 |
| Roma | INMI L. Spallanzani – Ambulatorio PrEP | March 2018 |
| Milano | Ospedale Niguarda – SC Malattie Infettive | April 2018 |
| Bergamo | Ospedale di Bergamo – Ambulatorio PrEP | June 2018 |
| Parma | U.O.Malattie Infettive Azienda Ospedaliero-Universitaria Parma – Ambulatorio PrEP | June 2018 |
| Piacenza | Ospedale “San Guglielmo da Saliceto” – UOC Malattie Infettive | June 2018 |
| Ferrara | Azienda Ospedaliero-Universitaria – U.O. Malattie Infettive | July 2018 |
| Modena | Policlinico di Modena – Malattie Infettive – ambulatorio PrEP | August 2018 |
| Roma | Policlinico di Tor Vergata – Ambulatorio di Malattie Infettive | September 2018 |
| Catania* | Università di Catania ARNAS Garibaldi – UOC Malattie Infettive* | September 2018 |
| Roma | Fondazione Policlinico “A. Gemelli”, IRCCS | November 2018 |
| Firenze | Ospedale Santa Maria Annunziata – SOC Malattie infettive, Bagno a Ripoli | December 2018 |
| Rimini | Ospedale Infermi – UO Malattie Infettive | December 2018 |
| Reggio Emilia | Arcispedale Santa Maria Nuova – Spazio Sessualità salute | December 2018 |
| Milano | Fondazione IRCCS Ca’ Granda – Osp. Maggiore Policlinico di Milano – Ambulatorio di Malattie Infettive | December 2018 |
| Palermo* | A.R.N.A.S. Ospedale Civico Palermo – Malattie Infettive* | January 2019 |
| Bologna | Policlinico S. Orsola-Malpighi – Ambulatorio PrEP | January 2019 |
| Napoli | Azienda Dei Colli – osp. Cotugno | March 2019 |
* not listed on https://www.plus-aps.it/chi-ti-segue-per-la-prep/
Table 2 – Number of users by gender and HIV risk
| Users | N (%) |
| Total Male Female Trans MtF Trans FtM Other | 531 (100%) 520 (98%) 4 (1%) 5 (1%) 1 (0%) 1 (0%) |
| Risk MSM MSF FSM IDU | 484 (98%) 7 (1%) 4 (1%) 0 (0%) |
MtF: Male to Female; FtM: female to Male; MSM: Men who have Sex with Men; MSF: Men who have Sex with Female; FSM: Female who have Sex with Men; IDU: Injecting Drug Users
English version
PrEP services in Italy: how many people access them and what kind of services are offered?
Click here to download a pdf version of powerpoint presentation
Corbelli GM1, Badia L2, Barchi E3, Bonvicini F3, Caselli F4, Celesia BM5, Cernuschi M6, Cingolani A7, Cordioli M8, Cuomo G9, Dal Conte I10, De Carli G11, Degli Antoni A12, Di Lorenzo F13, Errico M14, Fusco FM15, Mattioli S1, Mazzotta V11, Muscatello A16, Nozza S17, Prestileo T13, Raimondi A10, Rossotti R18, Ruggieri A19, Sighinolfi L20, Stingone C21, Venturelli S22, Puro V11.
- 1 Plus onlus/BLQ Checkpoint, Bologna
- 2 Policlinico S. Orsola-Malpighi – Ambulatorio PrEP Bologna
- 3 Arcispedale Santa Maria Nuova – Spazio Sessualità salute, Reggio Emilia,
- 4 Ospedale Infermi – UO Malattie Infettive, Rimini
- 5 Università di Catania ARNAS Garibaldi – UOC Malattie Infettive, Catania
- 6 Asa/Checkpoint Milano
- 7 Fondazione Policlinico “A. Gemelli”, IRCCS Roma
- 8 AOUI Ospedale Policlinico “G.B. Rossi” – UOC Malattie Infettive e Tropicali, Verona
- 9 Policlinico di Modena – Malattie Infettive – ambulatorio PrEP, Modena
- 10 Ospedale Amedeo di Savoia – Ambulatorio IST, Torino
- 11 INMI L. Spallanzani – Ambulatorio PrEP, Roma
- 12 U.O.Malattie Infettive Azienda Ospedaliero-Universitaria – Ambulatorio PrEP, Parma
- 13 A.R.N.A.S. Ospedale Civico – Malattie Infettive, Palermo
- 14 Network Persone Sieropositive, Milano
- 15 Ospedale Santa Maria Annunziata – SOC Malattie infettive, Bagno a Ripoli,
- 16 Fondazione IRCCS Ca’ Granda – Osp. Maggiore Policlinico – Ambulatorio di Malattie Infettive, Milano
- 17 Ospedale San Raffaele – Dipartimento di Malattie Infettive, Milano
- 18 Ospedale Niguarda – SC Malattie Infettive, Milano
- 19 Ospedale “Guglielmo da Saliceto” – UOC Malattie Infettive, Piacenza
- 20 Azienda Ospedaliero-Universitaria – U.O. Malattie Infettive, Ferrara
- 21 Policlinico di Tor Vergata – Ambulatorio di Malattie Infettive, Roma
- 22 Ospedale di Bergamo – Ambulatorio PrEP
Background: Since March 2017, some clinical centres established specific services for pre-exposure prophylaxis (PrEP) users, but no official registry or monitoring has been adopted by national or local health authorities.
Material and methods: Plus, Italian network of LGBT living with HIV, disseminates information about how to access PrEP through a Facebook group[1]and the website www.prepinfo.it providing a list of the centres offering services for PrEP users[2]. A brief survey was proposed to these centres, including 2 additional centres not enlisted, regarding the number of PrEP users they served and basic information about the service itself.
Results: A total of 22 centres were included in the survey, 20 of which included in https://www.plus-aps.it/chi-ti-segue-per-la-prep/ (see table 1): 16 are located in the North, 3 in Rome, 1 in Naples and 2 in Sicily. The first centre started offering services for PrEP users in March 2017, the most recent ones in March 2019. In this period, PrEP was started in 531 users who accessed the centres, all reporting sexual exposure: the vast majority (98%) were male, mostly (98%) men who have sex with men (MSM); 4 women and 6 transgender persons also accessed the services. Overall, 32 users (4%) stopped PrEP, only 4 of whom for side effects. Nine services (41%) provide users with a prescription within 7 days since the first visit, in 5 centres (24%) it takes 21-28 days, while in one centre it takes more than one month. In 15 centres (68%), prescriptions are provided for one month at the first visit and then every 3 months; in 6 centres (27%) a 3-month prescription is provided since the first visit. In 9 centres (43%), no ticket is due for follow-up tests (most of them using P01 as exemption code), while in all the others, users have to pay at least for some tests. All centres reported that their users buy the drug predominantly in local pharmacies.
Conclusions: This is to our knowledge the first attempt to monitor access to PrEP in Italy. Access seems to be still very difficult in large areas of our country, especially in Southern regions. Not unexpectedly, access concerns almost exclusively MSM, perhaps because PrEP recommendations are mainly focused on high risk MSM and information is disseminated mostly by gay organisations. PrEP discontinuation seems limited to a small proportion of users. Characteristics of services vary significantly. A national strategy for PrEP implementation would facilitate equal access in all Regions and could eventually translate into an epidemiological impact on the HIV epidemic in Italy. A more systematic data collection is needed in order to understand demographic and behavioural characteristics of users, as well as clinical outcomes in terms of diagnosis of sexually transmitted infections and tolerability.
[1] Facebook closed group PrEP in Italia: https://www.facebook.com/groups/prepinitalia/Accessed March 2019
[2] Page “Chi ti segue”: https://www.plus-aps.it/chi-ti-segue-per-la-prep/