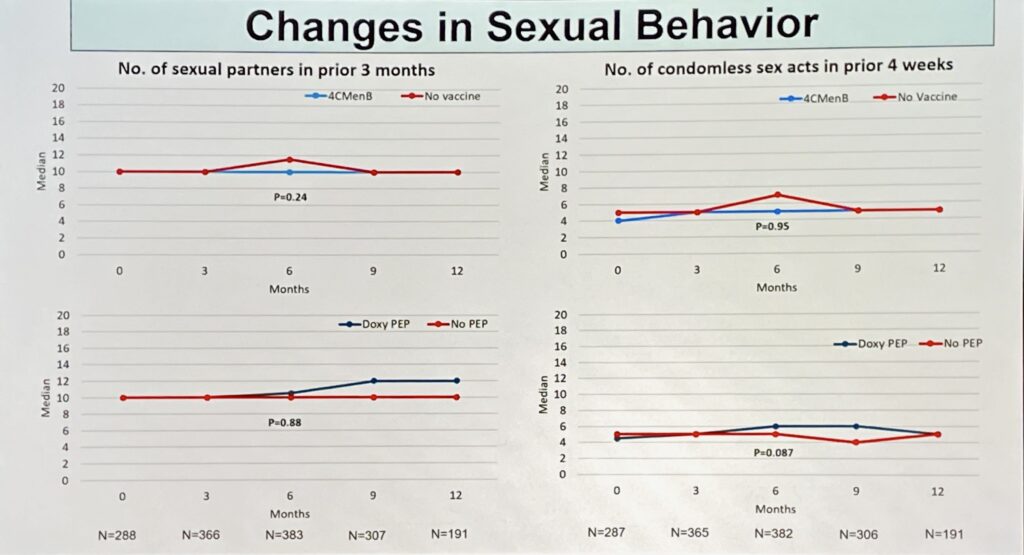
Fortissimamente doxy. Si insomma pure qui si è parlato di doxyPEP, a fine giornata ma ne parlo subito.

Non sono state dette chissà quali novità, inoltre il tema è stato inquadrato dal punto di vista degli USA ma comunque i dati fanno spavento. Solo negli USA nel 2022 il CDC ha registrato 1,6 milioni di casi di clamidia (CT), quasi 650.000 casi di gonorrea (NG), 207.000 casi di sifilide. Dal momento che il CDC non è fatto da menomati mentali come da noi, ha chiarito subito che chiunque sia sessualmente attivo può prendersi una IST, ma ci sono alcuni gruppi di popolazione sul piano statistico registrano più contagi: giovani fra i 14 e i 24 anni, MSM, donne incinte, minoranze etniche. Ribadisco: sto scrivendo di dati statistici, ovvia che la clamidia non ha la volontà politica di colpire le donne incinte o gli afro-americani.
Da qui parte il bisogno dei ricercatori statunitensi di trovare uno strumento efficace, con quei numeri è anche comprensibile. Ed ecco che esce la doxyPEP. La dott.ssa Connie Celum, dell’università di Washington, ha presentato i suoi bravi dati sull’efficacia partendo dai primi del 2015, passando per lo studio Ipergay di Molina un open label del 2018 e DoxyVac del 2024, gli studi USA di Luetkemeyer sempre del 2023, di Fredricksen del 2024 che fissano intorno al 65% il calo delle IST usando la doxyPEP. Lo studio di Molina (anche gli altri a ben vedere) denuncia un calo inferiore nei casi di gonorrea. Da ulteriori approfondimenti si nota una propensione di gonorrea a resistere all’azione della doxyciclina questo sia nello studio di Molina del 2024 che in quello di Luetkemeyer del 23. In una slide dal titolo che succede se l’uso di doxyPEP incrementa la resistenza di gonorrea? Vengono fatte alcune ipotesi (nella logica generale del non si sa):
- Può indurre resistenze anche in altre classi di antibiotici (dati limitati)
- La doxyPEP smetterà di funzionare contro gonorrea?
- Secondo lo studio DoxyVac ha continuato a funzionare nonostante il 65% di resistenza in Francia
- La soglia di resistenza necessaria per avere un impatto su doxyPEP è sconosciuta
- Compromesso: doxyPEP riduce l’incidenza di gonorrea e l’uso di cefriaxone del 50%
In conclusione:
- gonorrea: aumento della resistenza alle tetracicline negli studi Doxy PEP e DoxyVacc
- DoxyPEP può proteggere meno contro i ceppi resistenti
- La sorveglianza dell’antibiotico resistenza in CG è importante
- Clamidia: non sono state osservate resistenze
- Sifilide: doxiciclina è un’alterativa utilizzabile nel trattamento della patologia
- Nessuna resistenza alle tetracicline osservata su sifilide che invece diventa rapidamente resistenza all’azitromicina
- diminuzione del tasso di colonizzazione stafilococco aureus. con aumento di resistenza alla doxiciclina
- nessun aumento di resistenza a stafilococco aureus (MRSA)
- impatto minimo sul microbioma intestinale, ma si registra un aumento di attivazione dei geni di resistenza alle tetracicline

si segnala la difficoltà di isolare l’impatto di doxyPEP nell’organismo stante che la doxiciclina può arrivare anche per altre vie come un trattamento per clamidia, altre infezioni, cibo. Con questo, e quanto già scritto dal simposio al CROI di Denver, spero di aver chiarito che non ci sono risposte definitive. Molto chiarificatrice l’immagine finale della ricercatrice, che potete vedere qui a fianco, prendi a mazzate una patologia e ne spuntano altre magari proprio a causa della mazzata.
A fine presentazione ho chiesto un parere alla dott.ssa Celum. Io ho l’impressione che i ricercatori USA siano meno preoccupati della gonorrea resistente di quelli europei, e lei ha confermato. Ma ha anche detto che qualcosa si sta muovendo anche in USA perché il problema si sta presentando anche li. Ossia il tema è presente e da monitorare.
Insomma siamo lontani dall’avere uno strumento perfetto ma, se non sbaglio era Voltaire a dire che le mieux est l’ennemi du bien.
A parziale ritrattazione di quanto scritto ieri, segnalo che sull’efficacia degli anticorpi monoclonali ampiamente neutralizzanti ci sono gli studi HVTN 703/HPTN 081 e HVTN 704/HPTN 085. Dovessero andare bene potrebbero essere una via per un vaccino contro HIV con qualche speranza di riuscita.
Potrebbero essere infusi indicativamente 2 volte all’anno. La cosa interessante è che si inizia a ragionare in termini etici sulla necessità di avere un braccio placebo nell’era della PrEP che comunque sarebbe considerata come standard di prevenzione anche in questi studi.
In merito alla PrEP è interessante lo schema di pro e contro proposto anche perché si incomincia a ragionare (preventivamente) di PrEP con gli bNABs (anticorpi neutralizzanti):
| PrEP orale | PrEP iniettiva | (virtuale) PrEP con anticorpi neutralizzanti (bNABs) |
| Pro | Pro | Pro |
| – Opzione daily e on demand – Flessibilità di implementazione – Monitoraggio clinico minimo per quasi tutti – Dati di efficacia in tutte le popolazioni – Test HIV trimestrale – Costo del TDF/FTC generico basso | – Efficacia superiore – Aderenza giornaliera non richiesta – Ogni 6 mesi (LEN) ogni 2 mesi (CAB) – Discrezione nell’uso: non ci sono pillole in giro | – Efficacia (?) – Frequenza di infusione (sei mesi?) – Discrezione nell’uso: non ci sono pillole in giro – Nessuna preoccupazione per la resistenza agli ARV |
| Contro | Contro | Contro |
| – Aderenza giornaliera o regime complesso – Le pillole potrebbero non essere accettabili o preferite da tutte le persone | – Maggior numero di visite (CAB) – Requisiti per il test HIV – Costi e accesso al servizio – Problemi logistico-organizzativi – Infezioni da HIV problematiche (CAB) | – Procedure amministrative – Durata della visita (?) – Costi e accesso al servizio (?) |
Ma intendiamoci, in Italia è utilizzabile solo la PrEP orale. La PrEP iniettiva è stata recentemente approvata da AIFA ma stanno ancora confrontandosi con ViiV per il prezzo. Non so dirvi di più perché da ormai diverso tempo non ci rende partecipe degli obiettivi né degli strumenti per raggiungerli. Speriamo per il meglio. La PrEP con bNABs, come ho scritto, è ancora lontana dall’essere sdoganata sul piano scientifico, figuriamoci su quello regolatorio.
Tuttavia è interessante che nelle conferenze scientifiche internazionali si vedano questo tipo di raffronti.
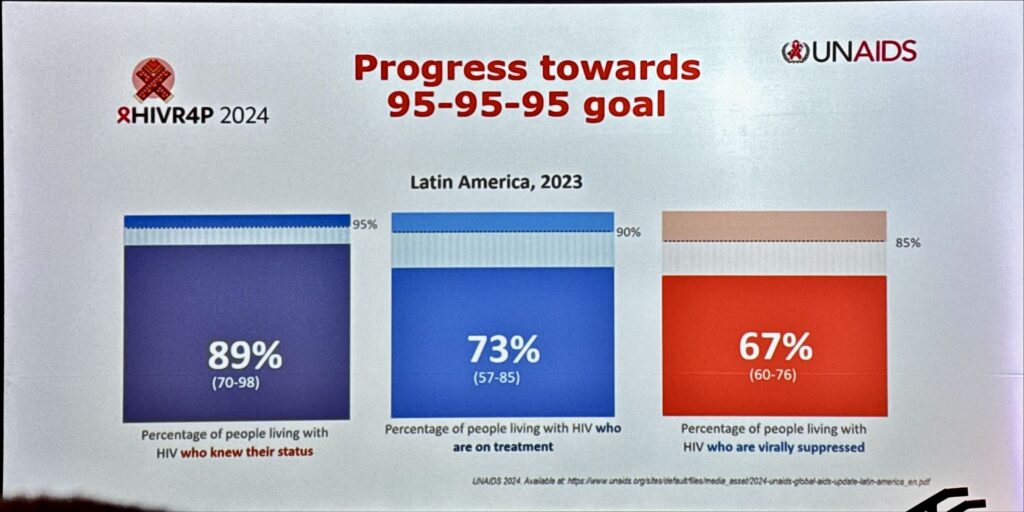
La sessione sulla situazione dell’America latina nella lotta contro HIV è sintetizzabile con la cascade relativa ai famosi obiettivi di UNaids, l’agenzia dell’ONU che si occupa di HIV, ossia i 95-95-95 (il 95% delle persone con HIV diagnosticate, il 95% in terapia ARV, il 95% undetectable). Tutt’altro che rosea come potete vedere dall’immagine. L’America latina se la gioca con le regioni messe peggio e, naturalmente, le persone più povere, a bassa scolarità, sono quelle più colpite. Capite perché mi sono così infastidito vedendo la protesta delle comunità indigene che IAS non ha fatto entrare nonostante fossero persone decorose e molto gentili anche se ferme nelle loro rivendicazioni.
Per quanto riguarda la PrEP con lenacapavir di Gilead, pare proprio che sia un farmaco fenomenale, con percentuali di successo del 96%, stando ai dati dello studio Purpose2, si è dimostrato superiore alla PrEP orale. Non mi dilungo perché se ho capito bene, ci sarà una sessione dedicata alla conferenza sui farmaci di Glasgow. Se tutto va bene vi racconterò qualcosa di più specifico dalla Scozia.
Una cosa è emersa molto chiaramente e da più relazioni: la PrEP deve essere semplificata. In questa conferenza si parla molto di ampliare la possibilità di prescrizione (chi lo dice ai nostri infettivologi?), agevolarne la distribuzione anche presso i servizi di comunità (come i PrEP Point), integrare la PrEP con altri servizi (per esempio peer-counselling, test per le IST), attivare servizi di tele PrEP o di digital PrEP, erogazione della PrEP nelle farmacie.
Speriamo che questi ragionamenti vengano trasferiti anche ad ICAR, la nostra conferenza su AIDS e ricerca antivirale.
Sandro Mattioli
Plus aps.