Dopo i poster, la giornata continua con il simposio dal titolo HIV Cure: Where Are We Now?
Quando stavo organizzando le mie giornate sulla base del programma, sono stato molto felice di vedere questo titolo perché sto cercando di far passare anche in Icar il concetto che, come qualunque altro paziente, le persone con HIV hanno il diritto di voler guarire e gli attivisti devono tenere monitorata la situazione relativa ai progressi scientifici, alle difficolta tecniche o economiche relativa alla cura… possibilmente eradicante, voglio dire se sogniamo facciamolo in grande no? Non so se i colleghi delle altre associazioni mi daranno retta, tuttavia io sono convinto che quello della cura sia un obiettivo politico di alto profilo da tenere sempre sullo sfondo. Voi che ne pensate?
Per essere estremamente chiari: al momento non siamo neppure vicini a una cura eradicante, ma quello che non capisco e non capirò mai è perché a tutti i pazienti è concesso di voler guarire, a noi no.
Io non mi rassegno a questo modo di pensare e anzi, come attivista ritengo che l’obiettivo della guarigione deve sempre essere tenuto sullo sfondo. È un obiettivo alto, più politico che scientifico certamente ma deve essere li, visibile e alla portata di tutti.

Porco mondo anche i sogni ci volete togliere? Tenere il fiato sul collo della ricerca, è il nostro lavoro non assecondare frasi che mi hanno detto taluni principi della ricerca italiana: “vuoi vivere per sempre?”, “non abbiamo gli strumenti” ecc. Trovate la via, trovateli gli strumenti, è il vostro lavoro. Il mio è quello di starvi con il fiato sul collo.
Questi sono i concetti che sto provando a far passare fra le associazioni che collaborano alla realizzazione di Icar per tenere un simposio sulla cura ad ogni conferenza.
La lettura in memoria di Lange, viene presentata da Peter Reiss dell’Amsterdam Institute for Globah Health, che parte col “piede giusto” ricordando che già nel 1996 Lange scrisse un articolo dal titolo “Can HIV infection be cured?”. Già allora Lange, pur giustificando l’ottimismo dato dall’arrivo dei nuovi farmaci che hanno salvato la vita a migliaia di persone con HIV, si chiedeva se la soppressione virale prolungata fosse il massimo a cui potevamo aspirare… o magari ci sono possibilità di eradicare completamente HIV dal corpo umano?
Il microfono passa a Linos Vandekerckhove e anche lui parte col piede giusto citando proprio Lange: “Prova a creare, a essere un artista, a sognare. Non rinchiuderti in strutture rigide ma fiorisci nei tuoi sogni più sfrenati”. Frase che trovo meravigliosa. Allora anche lui sognava.
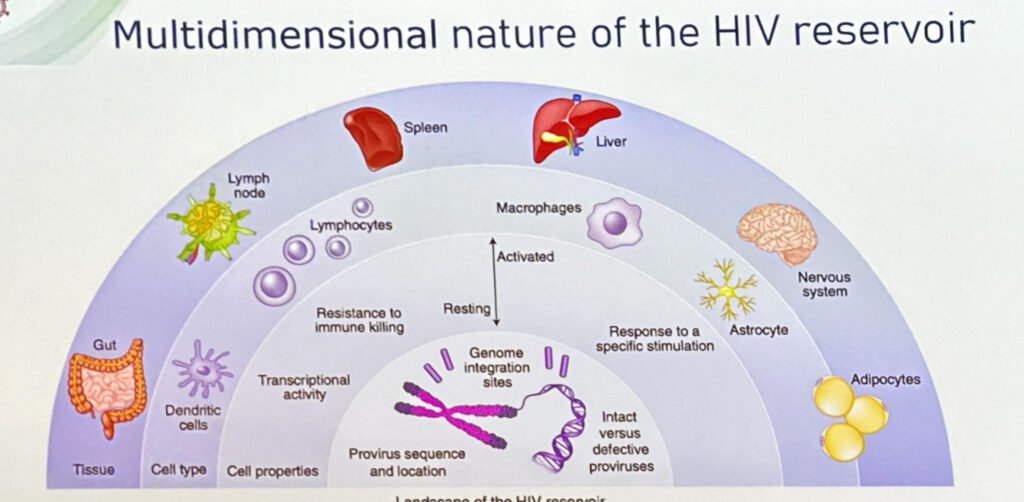
Come è facile immaginare la relazione di Linos è stata complessa e articolata come lo è, del resto il tema. La prima slide del relatore mostra i volti dei 5 pazienti ufficialmente guariti. Lo fa (finalmente) quasi con un po’ di fastidio, evidenziando il fatto che svariate decine di milioni di persone non sono guarite. Ma di cosa abbiamo bisogno per raggiungere l’obiettivo. Linos registra il fatto che grazie alla incredibile crescita tecnologica oggi siamo in grado di vedere i marker infiammatori a livello di singola cellula. Le persone con HIV hanno una infiammazione persistente, anche se trattati molto presto. Siamo in grado di ridurre la carica virale a livelli bassissimi, non rilevabili, ma anche una carica virale residuale raddoppia le possibilità di malattie cardiovascolari al netto dei classici fattori di rischio. Se poi le diagnosi sono tardive – come avviene in Italia in percettuali altissime – i reservoir li troviamo pieni di virus latente. I reservoir hanno una natura “multidimensionale”, secondo il ricercatore, e nel dirlo mostra una immagine, un panorama dei reservoir di HIV che comprende pressoché tutto l’organismo: ci sono i tessuti intestinali, i linfonodi, il fegato, il sistema nervoso, ecc. anche se la maggior parte delle riserve si concentrato nell’intestino e nei linfonodi. La tecnologia ci permette analisi sulle singole cellule, ma questo ci ha permesso di capire che le cellule target di HIV sono un numero elevatissimo, spropositato, e, come se non bastasse, il 95% del virus integrato non è intatto. In altre parole, bisogna inventare un sistema per individuare quel 5% di virus intatto in mezzo a migliaia e migliaia di cellule bersaglio. Quando si dice un ago nel pagliaio. Un pagliaio che non resta sempre uguale a sé stesso ma che, anche grazie all’attività della ARV, si trasforma.
Quindi, in sintesi:
- Il numero delle cellule CD4 T nel nostro organismo è altissimo
- Tali cellule sono presenti in molti organi
- Il numero delle cellule infette è basso; solo il 5% ha un virus intatto
- Le infezioni si verificano in diverse posizioni nei cromosomi… pure
- Le cellule infette possono dividersi per mantenere i reservoir
- Non tutte le particelle virali possono essere facilmente riattivate
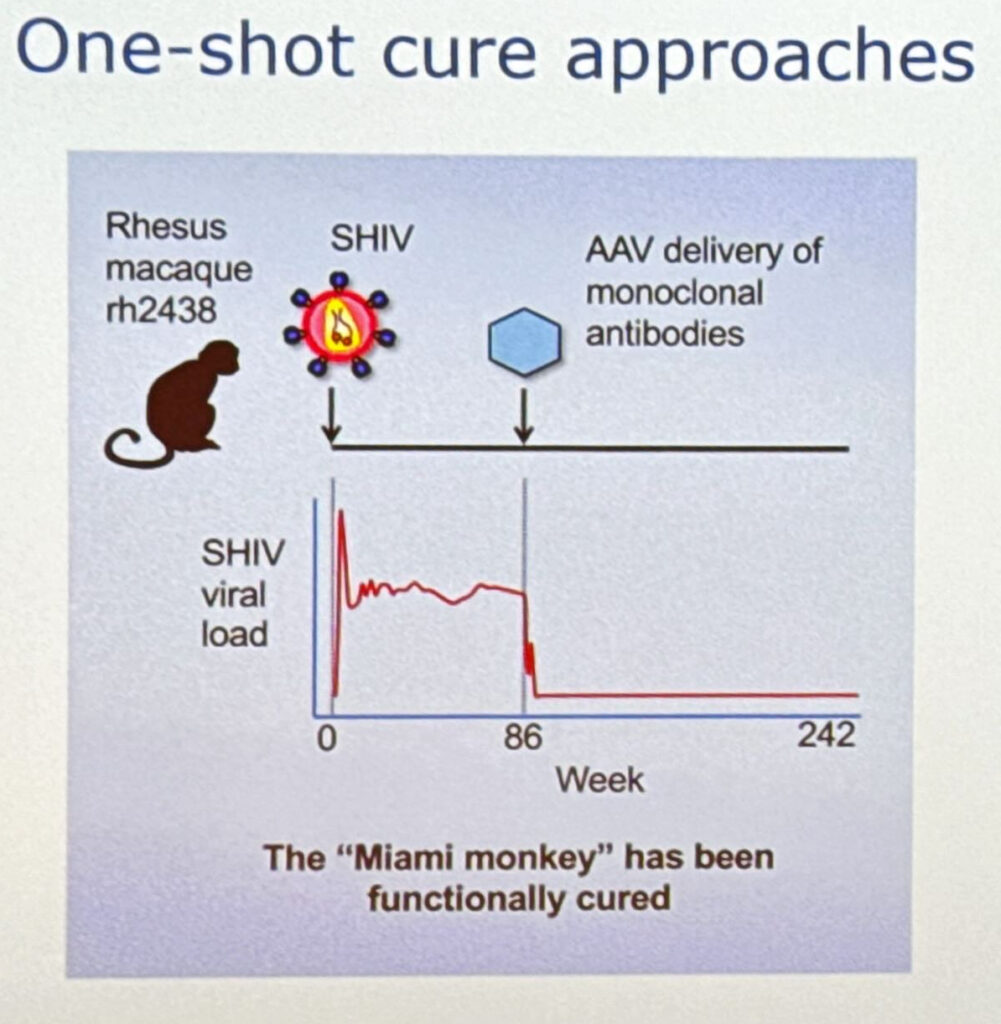
Quindi come ci arriviamo a una cura?
La maggior parte degli approcci prevede una combinazione di riduzione dei reservoir (e ritorna il tema delle diagnosi precoci) e potenziamento immunitario (riduzione e controllo), con un crescente interesse per la terapia genica e la cosiddetta “one shot cure”.
La one shot è interessante, se ho capito bene alla “scimmia di Miami” è stata fatta una iniezione di anticorpi monoclonali, la carica virale della scimmia è crollata miseramente e non si è più ripresa da 2 anni. Poi c’è tutto il tema delle cellule CAR-T – Chimeric Antigen Receptor T cell – sintetizzate con lo scopo di riconoscere i tumori, potrebbero avere un ruolo nella cura contro HIV (chi vuole provare ad approfondire clicchi su car-t oppure anche qui).
Il relatore passa alla sezione What is important for the future? E con la prima slide quadagna 1000 punti. Il titolo della slida recita “How to reach a CURE: the challenges we face”, ma subito compare una X rossa sulla parola we (noi) che viene sostituita con PLWH ossia persone che vivono con HIV. Sono le persone con HIV che davvero affrontano la sfida, non i ricercatori.
Una cosa che non ho detto è che per buona parte delle ricerche di cui sopra, le PLWH devono sospendere la ARV.
Quindi ecco le sfide delle PLWH
- L’impatto di ripetute ATI (analytical treatment interruptions) sulla salute psicologica e sull’andamento del processo infiammatorio
- L’impatto di ripetute ATI sull’espansione clonale dei reservoir
ATI che tanno facendo molto discutere soprattutto sul piano etico, tanto è vero che anche IAS quest’anno ha aggiornato le raccomandazioni su questo punto, per altro già previste nel 2019, perché le PLWH che partecipano a questi studi corrono dei rischi potenziali che vanno valutati con equilibrio.
Il relatore suggerisce la creazione di un CAB (Community Advisory Board) in Europa in collaborazione con EATG così come altrove, suggerisce anche una stretta collaborazione fra i diversi Continenti sia in termini di advocacy, che in termini tecnici infatti arriva a suggerire la realizzazione di un network sulla cura in Europa che, mi sembra di capire, stia già preparando con il nome di EU2CURE.
In conclusione
- Il reservoir di HIV è complesso e evolve sotto ART
- La riduzione del reservoir dell’HIV dovrebbe essere considerata come un primo passo verso una cura per l’HIV
- Sarà necessaria una terapia combinata in cui siano coinvolti i “componenti della immune therapy” per ottenere un controllo virale a lungo termine … prepariamoci…
- Un prerequisito è la stretta collaborazione con i CAB
- Va affrontato il tema della scarsa connessione tra le regioni più duramente colpite e gli istituti di ricerca
Fiorisci nei tuoi sogni più sfrenati.
Sandro Mattioli
Plus aps